SISTEMA ENDOCRINO y SISTEMA INMUNE
SISTEMA ENDOCRINO
1. El desequilibrio en alguna hormona del cuerpo trae grandes
consecuencias para la salud. dos enfermedades hormonales:
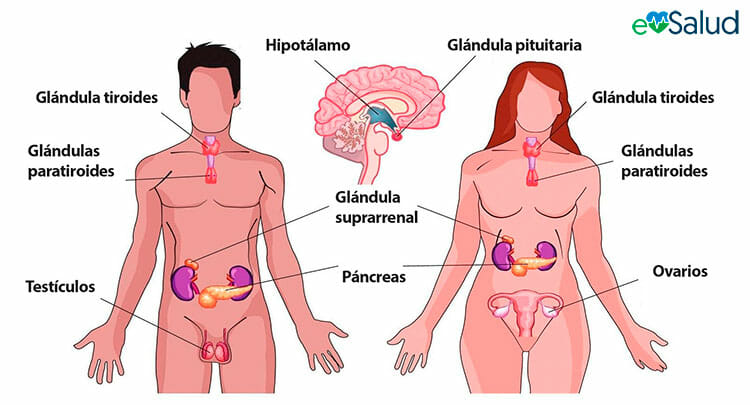
El sistema endocrino consta de un grupo de glándulas y de órganos que
regulan y controlan varias funciones del organismo mediante la producción y la
secreción de hormonas. Las hormonas son sustancias químicas que influyen en la
actividad de otra parte del organismo. En esencia, actúan como mensajeros que controlan
y coordinan diversas actividades en todo el organismo.
Los trastornos endocrinos incluyen cualquiera de los siguientes
- Demasiada secreción hormonal (denominado
funcionamiento "hiper")
- Muy poca secreción hormonal (denominado
funcionamiento "hipo")
HIPERTIROIDISMO (Tirotoxicosis)
·
¿Cuál es la hormona
responsable y qué función cumple esa hormona?
El hipertiroidismo
es la hiperactividad de la glándula tiroidea, que da lugar a concentraciones
elevadas de las hormonas tiroideas y a la aceleración de las funciones
corporales vitales. La enfermedad de Graves es la causa más frecuente de
hipertiroidismo y el diagnóstico se confirma mediante análisis de sangre.
Esta glándula segrega las
hormonas tiroideas, que regulan la velocidad a la que tienen lugar los procesos
químicos del organismo (índice metabólico). Las hormonas tiroideas afectan a
muchas funciones corporales vitales, como la frecuencia cardíaca, la velocidad
de combustión de las calorías, el mantenimiento de la piel, el crecimiento, la
producción de calor, la fertilidad y la digestión. Existen 2 hormonas
tiroideas: T4, Tiroxina (también denominada tetrayodotironina); T3, triyodotironina
La hipófisis produce la
hormona estimulante del tiroides (TSH, por sus siglas en inglés), que estimula
la producción de hormonas tiroideas por parte de la glándula tiroidea. La
hipófisis retarda o acelera la liberación de TSH, dependiendo de si aumentan o disminuyen
las concentraciones de hormonas tiroideas que circulan en la sangre.
·
Síntomas de la enfermedad
La enfermedad de
Graves, la causa más frecuente de hipertiroidismo es un trastorno
autoinmunitario. En un trastorno autoinmunitario, el sistema inmunitario de la
persona produce anticuerpos que atacan a los propios tejidos del organismo. Por
lo general, los anticuerpos dañan las células y empeoran su capacidad de
funcionar. No obstante, en la enfermedad de Graves, los anticuerpos estimulan
la tiroides para que produzca y segregue una cantidad excesiva de hormona
tiroidea al torrente sanguíneo. Esta causa de hipertiroidismo suele ser
hereditaria, sobre todo en las mujeres, y casi siempre provoca hipertrofia de
la glándula tiroidea.
En la mayoría de los casos
de hipertiroidismo existe hipertrofia de la glándula tiroidea (bocio). Puede
que toda la glándula aumente de tamaño o que aparezcan nódulos en determinadas
zonas. En personas que sufren tiroiditis subaguda, la glándula se vuelve sensible
y dolorosa.
Los síntomas del
hipertiroidismo, independientemente de la causa, reflejan una aceleración de
las funciones orgánicas:
§ Aumento de la frecuencia cardíaca y de la presión arterial
§ Palpitaciones debidas a ritmos cardíacos anómalos (arritmias)
§ Sudoración excesiva y sensación de calor excesivo
§ Temblores en las manos
§ Nerviosismo y ansiedad
§ Dificultad para dormir (insomnio)
§ Pérdida de peso a pesar de un aumento del apetito
§ Aumento del nivel de actividad a pesar de sentir cansancio y debilidad
§ Deposiciones frecuentes, en ocasiones con diarrea
§ Cambio en los períodos menstruales femeninos
Puede que las personas de
edad avanzada con hipertiroidismo no presenten estos síntomas característicos,
pero tienen lo que a veces se denomina hipertiroidismo apático u oculto, que
cursa con debilidad, confusión, introversión y depresión. El hipertiroidismo
también provoca alteraciones oculares, como, por ejemplo, dar la impresión de
mirar con fijeza.
· Imágenes o vídeos
· Tratamiento (si lo tiene)
El tratamiento del
hipertiroidismo depende de la causa. En la mayoría de los casos, se cura la
afección que origina el hipertiroidismo o bien los síntomas desaparecen o se
alivian en gran medida. Sin embargo, si no se trata, el hipertiroidismo supone
una carga excesiva para el corazón y para muchos otros órganos.
Los fármacos
betabloqueantes, como el propanolol, ayudan a controlar muchos de los
síntomas del hipertiroidismo. Estos fármacos disminuyen la frecuencia cardíaca
alta, reducen los temblores y controlan la ansiedad. Por consiguiente, los
betabloqueantes son muy útiles, sobre todo, para aliviar los síntomas hasta que
la enfermedad remita gracias a otros tratamientos, pero no disminuyen la
sobreproducción de hormona tiroidea. Para que la producción de hormonas vuelva
a los valores normales se administran otros tratamientos.
El metimazol y
el propiltiouracilo son los fármacos más utilizados para tratar el
hipertiroidismo, ya que disminuyen la producción glandular de hormonas
tiroideas. Cada fármaco se administra por vía oral, comenzando con dosis altas
que más tarde se ajustan según los resultados de los análisis de sangre. Por lo
general, estos fármacos normalizan la actividad de la glándula tiroidea en un
plazo de entre 6 y 12 semanas. Dosis más altas de estos fármacos actúan con más
rapidez, pero aumentan el riesgo de sufrir efectos secundarios. Por lo general,
se prefiere el metimazol, porque el propiltiouracilo puede dañar el hígado en
personas jóvenes. Se debe supervisar minuciosamente a las mujeres embarazadas
que toman propiltiouracilo o metimazol, ya que estos fármacos atraviesan la
placenta y producen bocio o hipotiroidismo en el feto. El carbimazol, un fármaco muy
utilizado en Europa, se convierte en metimazol cuando entra en el organismo.
El yodo, administrado
por vía oral, se utiliza en ocasiones para tratar el hipertiroidismo. Se
reserva para las personas que requieren un tratamiento rápido, como las que
sufren una crisis tiroidea. El yodo radiactivo puede administrarse
por vía oral para destruir parte de la glándula tiroidea.
La extirpación quirúrgica de
parte de la glándula tiroidea, o de toda la glándula (un proceso denominado
tiroidectomía), es una opción terapéutica válida en personas jóvenes con
hipertiroidismo. En presencia de un bocio muy desarrollado, de alergias a los
fármacos indicados para tratar el hipertiroidismo o de efectos secundarios
graves debidos a estos fármacos, se puede recurrir a la cirugía. Con esta
opción se logra controlar de forma permanente el hipertiroidismo en más del 90%
de los casos.
·
¿Qué se puede hacer para
prevenir esta enfermedad?
El hipertiroidismo
generalmente es causado por la enfermedad de Graves, una enfermedad genética.
Por tanto, no hay forma de prevenir la afección. Sin embargo, tomar algunas
medidas de estilo de vida puede ayudar a reducir su riesgo, como no fumar,
seguir una dieta saludable, hacer ejercicio y mantener unos niveles mínimos
de estrés.
ENFERMEDAD DE ADDISON (Insuficiencia corticosuprarrenal
primaria o crónica)
·
¿Cuál es la hormona
responsable y qué función cumple esa hormona?
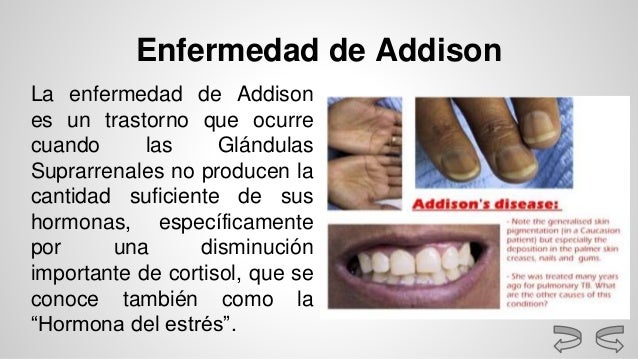
En la enfermedad de
Addison, las glándulas suprarrenales son hipoactivas, lo que conlleva una
carencia de hormonas suprarrenales.
Esta enfermedad puede
deberse a una reacción autoinmunitaria, a un cáncer, a una infección o a algún
otro trastorno. Los síntomas son debilidad, cansancio y mareos al incorporarse
tras haber estado sentado o acostado, además de manchas oscuras en la piel.
Para establecer el
diagnóstico, se miden tanto las concentraciones de sodio y de potasio en sangre
como las de cortisol y corticotropina. El tratamiento consiste
en tomar corticoesteroides y líquidos.
La enfermedad de Addison
aparece a cualquier edad y afecta por igual a hombres y a mujeres. En el 70% de
los casos, la causa no se conoce con precisión, pero las glándulas
suprarrenales se encuentran afectadas por una reacción autoinmunitaria en la que el sistema inmunitario
del cuerpo ataca y destruye la corteza suprarrenal (la parte externa de la
glándula, distinta de la médula suprarrenal, la parte interna que produce hormonas
distintas). En el otro 30%, un cáncer, una infección como la tuberculosis u
otras enfermedades destruyen las glándulas suprarrenales. En lactantes y niños,
la enfermedad de Addison puede deberse a una anomalía genética de las glándulas
suprarrenales
·
Síntomas de la enfermedad
Poco después de contraer
la enfermedad de Addison, se siente debilidad, cansancio y mareo al incorporarse
tras haber estado sentado o acostado. Estos problemas pueden aparecer de forma
lenta y gradual. También aparecen manchas oscuras en la piel, similares al
bronceado, pero que surgen en zonas que ni siquiera han estado expuestas al
sol. Incluso las personas de piel oscura pueden presentar una pigmentación
excesiva, aunque la alteración sea más difícil de detectar. Pueden aparecer
pecas negras en la frente, en la cara y en los hombros, y una coloración azul
oscuro alrededor de los pezones, de los labios, de la boca, del recto, del
escroto o de la vagina.
En la mayoría de los
casos, los síntomas son adelgazamiento, deshidratación, pérdida del apetito,
dolores musculares, náuseas, vómitos y diarrea. A menudo se tiene intolerancia
al frío. Salvo que la enfermedad sea grave, los síntomas solo se manifiestan
durante los periodos de estrés. Pueden producirse episodios de hipoglucemia,
con nerviosismo y apetito voraz de alimentos salados, sobre todo, en los niños.
Si la enfermedad de
Addison no se trata, puede desarrollarse una crisis suprarrenal (insuficiencia
suprarrenal aguda). Aparecen dolor abdominal intenso, debilidad grave,
hipotensión arterial extrema, insuficiencia renal y choque. A menudo, esta
última tiene lugar cuando el organismo está sometido al estrés que resulta de
sufrir un accidente, un traumatismo, una intervención quirúrgica o una
infección grave. Si la crisis suprarrenal no recibe tratamiento, la muerte
puede sobrevenir rápidamente.
· Imágenes o vídeos
·
Tratamiento (si lo tiene)
Independientemente de la
causa, la enfermedad de Addison puede ser mortal y debe ser tratada con
corticoesteroides y líquidos, estos últimos por vía intravenosa. Por lo
general, el tratamiento farmacológico puede comenzar con hidrocortisona (el
medicamento obtenido a partir del cortisol) o prednisona (un corticoesteroide sintético)
por vía oral. Sin embargo, en casos graves, al principio se administra
hidrocortisona por vía intravenosa o por vía intramuscular y, luego, comprimidos
de hidrocortisona. Dado que el organismo suele producir la mayor parte del cortisol por la mañana, la hidrocortisona de
reemplazo debe tomarse también en dosis fraccionadas, administrándose la dosis
más alta por la mañana. La hidrocortisona deberá tomarse diariamente de por
vida. Pueden requerirse dosis mayores de hidrocortisona cuando el organismo
está sometido a estrés, sobre todo, como resultado de una enfermedad, y puede
ser necesario inyectarla si aparecen vómitos o diarrea grave.
En la mayoría de los casos también se deben ingerir
comprimidos de fludrocortisona todos los días, con el fin de normalizar la
eliminación de sodio y de potasio. Por lo general, no es necesario administrar testosterona adicional, aunque existe algún
indicio de que la terapia sustitutiva con deshidroepiandrosterona (DHEA) mejora
la calidad de vida en algunas personas. Aunque el tratamiento deba continuar de
por vida, el pronóstico es excelente.
Una persona con la enfermedad de Addison debe llevar una
tarjeta o usar una pulsera o collar que la identifique como que sufre el
trastorno y donde se enumeren los fármacos que toma y sus dosis en caso de que
se ponga enferma y no pueda comunicar dicha información. También debería llevar
consigo una inyección de hidrocortisona para utilizarla en caso de emergencia.
·
¿Qué se puede hacer para
prevenir esta enfermedad?
La enfermedad de Addison
no se puede prevenir, pero puedes seguir algunos pasos para evitar una
insuficiencia suprarrenal aguda, como, por ejemplo:
Hablar con el médico si
siempre te sientes cansado, débil o si estás bajando de peso. Preguntarle sobre
la posibilidad de tener insuficiencia suprarrenal.
Si te han diagnosticado
con la enfermedad de Addison, pregúntale al médico qué debes hacer cuando te
sientes enfermo. Es posible que tengas que aprender cómo aumentar la dosis de
corticoesteroides.
Si te sientes muy enfermo,
particularmente si tienes vómitos o no puedes tomar los medicamentos, acude al
servicio de emergencias.
2. Lionel
Messi, uno de los mejores jugadores de fútbol de todos los tiempos, en algún
momento de su vida sufrió un trastorno hormonal que se identificó como una
forma de enanismo. Respecto a esto responde:
Lionel Messi está
considerado como uno de los mejores jugadores de fútbol que han pisado un
terreno de juego a lo largo de la historia. El delantero ha forjado su leyenda
en el Fútbol Club Barcelona, pero su verdadera historia, la menos conocida,
comenzó cuando tenía solo diez años y llegó a la clínica del endocrino
argentino Diego Schwarzstein derivado por su equipo,
el Newell Old Boys, con un serio y poco frecuente problema: era más bajito que
los niños de su edad. Un déficit de la hormona del crecimiento limitaba su
desarrollo y amenazaba su prometedora carrera como futbolista profesional.
El club era consciente de
su potencial, pero también de que la baja estatura del jugador no era
algo normal. Con esa edad, rondaba los 1,25 metros. Tras realizarle una serie
de pruebas, el especialista determinó que Messi sufría un déficit de la
hormona del crecimiento. A la edad de once años, Messi medía 1,32 metros,
altura correspondiente a un joven dos años menor que él. Fue entonces cuando se
empezó a corregir este problema.
2.1 ¿Cuál es
la hormona responsable de la enfermedad de Messi y qué función tiene?
La deficiencia en la
hormona del crecimiento ocurre cuando la hipófisis no produce suficiente
hormona del crecimiento y va acompañada de un crecimiento general insuficiente
y una baja estatura.
Otros síntomas de
deficiencia en la hormona del crecimiento dependen de la edad del niño y la causa
de la deficiencia. Con mucha frecuencia, los médicos no encuentran una causa
para la deficiencia en la hormona del crecimiento, pero a veces tiene su origen
en un trastorno congénito o un tumor cerebral.
El diagnóstico se basa en
una exploración física, una revisión de las tablas de crecimiento del niño y
pruebas que pueden incluir radiografías, análisis de sangre, pruebas genéticas,
pruebas de estimulación y pruebas de diagnóstico por la imagen. El tratamiento
suele incluir terapia de sustitución hormonal.
Las hormonas son
mensajeros químicos que influyen en la actividad de otra parte del organismo.
La hormona del crecimiento (somatotropina), que regula el crecimiento y el
desarrollo físicos, es producida por la hipófisis, que está ubicada en la base del encéfalo.
2.2 ¿Qué cambios ocurrieron en el cuerpo de Messi debido a las concentraciones alteradas de la hormona?
El déficit de la hormona
del crecimiento es un trastorno originado en la hipófisis,
una glándula que se encuentra en la base del cerebro y que controla el
equilibrio de las hormonas del cuerpo. También produce la hormona del
crecimiento, la cual hace que un niño crezca.
Los problemas en esta
glándula pueden afectar a diferentes funciones, además del propio crecimiento
en estatura: “Por ejemplo, puede afectar al desarrollo muscular o de otros
órganos repercutiendo incluso en la salud futura de la persona que padece ese
déficit”, explica Juan de Dios Beas, médico de la Educación Física y del
Deporte y asesor de Clínicas
Beiman.
Sin un correcto
tratamiento, un joven deportista con esta patología tendría dificultades en
llegar a la élite: “El déficit de la hormona del crecimiento produciría no solo
un desarrollo físico menor y más lento, sino también un aumento del número de
lesiones ya que el desarrollo de la musculatura no sería completo”,
precisa Beas.
Éste era el diagnóstico de
Messi, uno de los casos que se dan de este trastorno entre cada 10.000
nacimientos. A él, al igual que al resto de afectados, se le realizaron
unas exhaustivas pruebas para verificar la necesidad o no del tratamiento.
Entre estos exámenes figuran el control de peso y estatura del niño, y su
relación con la curva del crecimiento.
2.3 ¿Qué
tratamiento recibió el jugador?
Messi, como otros muchos
niños, comenzó con su tratamiento para el problema. Consistía en inyecciones
subcutáneas que se suministró al menos durante tres años: “Una vez por noche me
iba pinchando la hormona del crecimiento. Iba cambiando de pierna. Primero una,
después otra. No me impresionaba. Al principio me la ponían mis padres, hasta
que aprendí y lo fui haciendo solo”, relató el futbolista en un programa de
televisión.
Las ampollas que se
pinchaba Messi complementaban el déficit de suministro de la hormona del
crecimiento de la hipófisis en su organismo. Este trastorno es uno de los seis
supuestos en España en los que el Ministerio de Sanidad considera justificado
el tratamiento con hormona del crecimiento en niños. Las pruebas son muy
minuciosas y el suministro de la hormona supone un alto coste.
Los problemas económicos
que tuvo Argentina en 2001 dificultaron a la familia de Messi poder seguir
costeando este tratamiento en el país. El desarrollo del tratamiento aún no se
había completado y Messi presentaba todavía retraso en su crecimiento. El
club, Newell Old Boys, no podía hacerse cargo de las inyecciones. Se buscó
ayuda en River Plate, uno de los grandes equipos del país, que declinó pagar la
medicación. Fue entonces cuando surgió la posibilidad de ir a Barcelona.
A pesar de su baja
estatura, las cualidades futbolísticas de Messi destacaron por encima de todos en
las pruebas realizadas por el club español. Su fichaje por el Barcelona se
produjo cuando tenía 13 años y medía 1,48 metros (tenía que medir 1,55 metros).
Entre las condiciones para unirse al equipo se acordó que debía seguir
sometiéndose al tratamiento.
3. ¿Consideras
que una enfermedad es un factor que impide a las personas alcanzar sus logros?
Sustenta tú respuesta.
Creo que ninguna enfermedad por mortal que
sea puede impedir que logremos nuestros sueños, antes al revés, creo que esa motivación
y ganas de lograr esos sueños, puede hacer que nuestra mente se olvide de los
dolores o problemas físicos y se puede concentrar en otras cosas hasta alcanzar
los logros propuestos.
A veces el no pensar en la enfermedad puede alargar la vida de las personas por que la mente juega un papel importante ayudando a aliviar o agravar la enfermedad.
SISTEMA INMUNE
§ Existen muchas enfermedades autoinmunitarias distintas
§ Los síntomas de los trastornos autoinmunitarios varían en función del trastorno que usted sufre y de la parte de su cuerpo que resulta afectada
§ Se hacen análisis de sangre para detectar una enfermedad autoinmunitaria.
§ Los médicos tratan las enfermedades autoinmunitarias con medicamentos que ralentizan el sistema inmunológico
Las enfermedades autoinmunitarias pueden
atacar prácticamente cualquier parte de su cuerpo:
§ Células sanguíneas (anemia hemolítica autoinmunitaria)
§ Vasos sanguíneos (vasculitis)
§ Articulaciones (artritis reumatoide)
§ Piel (lupus, penfigoide bulloso o pénfigo vulgar)
§ Pulmones y riñones (síndrome de Goodpasture o lupus)
§ Encéfalo y médula espinal (esclerosis múltiple)
§ Glándula tiroidea (enfermedad de Graves o tiroiditis de Hashimoto)
§ Páncreas (diabetes tipo 1)
Lo qué causa un trastorno autoinmunitario,
su sistema inmunológico ataca sus tejidos sanos. Así es como funciona:
§ Por lo general, su sistema inmunitario protege a su cuerpo frente a enfermedades atacando las sustancias (como las bacterias o virus) que son peligrosas o no saludables
§ En las enfermedades autoinmunitarias, su sistema inmunológico confunde partes sanas de su cuerpo con una sustancia atacante
§ Entonces, su sistema inmunológico ataca a sus propias células o tejidos sanos como si fueran algo que le enfermara
§ Este proceso causa los síntomas de una enfermedad autoinmunitaria
Algunas personas son más propensas a
sufrir un trastorno autoinmunitario porque dicho trastorno aparece en su
familia (es hereditario).
Las mujeres son más propensas que los
hombres a padecer una enfermedad autoinmunitaria.
Los síntomas de una enfermedad autoinmune son distintos según la enfermedad que usted sufra y según la parte de su cuerpo que esté afectada. Sin embargo, en general, las enfermedades autoinmunitarias provocan hinchazón y daño en los tejidos. Usted puede tener uno o más de estos síntomas:
§ Articulaciones doloridas
§ Articulaciones inflamadas, rojas
§ Prurito
Otras enfermedades autoinmunitarias pueden
ocasionar dificultad para respirar, ictericia (piel y ojos amarillentos),
debilidad y confusión. Usted puede desarrollar una insuficiencia
renal.
A veces, una enfermedad autoinmunitaria
puede causar la muerte.
Cómo pueden saber los médicos si sufro una enfermedad autoinmunitaria, si los médicos sospechan una enfermedad autoinmunitaria, le preguntarán sobre sus síntomas, le examinarán y le harán análisis de sangre.
Cómo tratan los médicos una enfermedad
autoinmunitaria, generalmente los médicos administran medicamentos que
disminuyen la velocidad de su sistema inmunológico y del ataque a su cuerpo
Los medicamentos que se utilizan con mayor
frecuencia son los corticoesteroides, como la prednisona. En algunas ocasiones,
los médicos emplean fármacos más potentes para desacelerar su sistema
inmunológico.
Estos medicamentos presentan el
inconveniente de que también dificultan que su cuerpo combata infecciones.
Algunos de los medicamentos también pueden aumentar el riesgo de cáncer. Su
médico le controlará estrechamente para ayudarle a protegerse de otra
enfermedad.
La mayoría de las enfermedades
autoinmunitarias son crónicas, de modo que las personas que las sufren suelen
necesitar tomar medicamentos durante el resto de sus vidas.
1. ¿Crees que
consumir medicamentos sin fórmula médica afecta nuestra salud? ¿Se harán más
resistentes los agentes patógenos? Justifica tus ideas.
La
automedicación sin el control médico si afecta nuestra salud y genera una serie
de riesgos que en la mayoría de los casos son desconocidos por las personas:
- Toxicidad: efectos secundarios, reacciones adversas y en algún caso
intoxicación.
- Falta de efectividad, porque se utilizan en situaciones no
indicadas. Por ejemplo, la toma de antibióticos para tratar procesos
víricos contra los cuales estos medicamentos no son efectivos.
- Dependencia o adicción.
- Enmascaramiento de procesos clínicos graves y consecuentemente
retraso en el diagnóstico y tratamiento.
- Interacciones con otros medicamentos o alimentos que la persona
esté tomando. Puede haber una potenciación o una disminución del efecto
del medicamento.
- Resistencias a los antibióticos. El uso excesivo de antibióticos
puede hacer que los microorganismos desarrollen mecanismos de defensa
delante de estos medicamentos de manera que dejan de ser eficaces.
Por eso no debemos
tomar ningún medicamento que necesite receta, sin que haya sido prescrito por
el médico. Es el médico el que debe diagnosticar la enfermedad e indicar
al paciente el tratamiento que considere más indicado. Colaborando, así, con el
hecho de que el paciente tome consciencia de los perjuicios para la salud que
puede ocasionar la toma de medicamentos sin supervisión médica.
2. En los trasplantes de órganos los pacientes reciben una medicación
específica que les provoca inmunodepresión. ¿Por qué crees que estas personas
deben recibir esta medicación?
Cuando las personas reciben el trasplante se
deben tomar unos medicamentos que se llaman inmunosupresores. la toma de
medicación es obligatoria para disminuir la reacción del organismo frente al
órgano trasplantado, es lo que se conoce como rechazo. los inmunosupresores se
toman desde el primer día del trasplante y deben seguir tomándose durante toda
la vida. son imprescindibles para el paciente y bajo ningún concepto debe
dejar de tomarse o modificar las dosis por cuenta propia. dejar de tomarlos
puede significar el fracaso del trasplante.
la toma de esta medicación disminuye las
defensas del organismo y hace que haya un mayor riesgo de infecciones, que en
ocasiones puede ser muy grave. nunca hay que olvidar estos dos
riesgos: infección y rechazo
el médico es el que indica las dosis de
los medicamentos y cuando es necesario modificar la dosis. a fin de asegurarse
que las dosis que toma el paciente son las correctas, se realizan análisis de
sangre de forma periódica. así determinamos la concentración de los
medicamentos en sangre y sabemos si la dosis es la correcta, o es necesario modificarla.
la tendencia es a medida que transcurre el tiempo, ir disminuyendo la dosis de
estos medicamentos.
Bibliografía
Alvarez, A. (2019). Déficit de la hormona del
crecimiento: el caso del gigante Leo Messi. Obtenido de Antonio Alvarez
Lovillo:
https://www.saludmasdeporte.com/deficit-hormona-crecimiento-messi/#:~:text=Tras%20realizarle%20una%20serie%20de,empez%C3%B3%20a%20corregir%20este%20problema.
Calabria, A. (2020). Deficiencia
en la hormona del crecimiento en niños. Obtenido de MANUAL MSD Versión
para público general:
https://www.msdmanuals.com/es-co/hogar/salud-infantil/trastornos-hormonales-en-ni%C3%B1os/deficiencia-en-la-hormona-del-crecimiento-en-ni%C3%B1os#v42289898_es
Carrera, J. (2020). ¿Cuáles
son los riesgos de la automedicación? Obtenido de Judit Carrera I Maria
Perelló. Farmacèutiques:
https://www.farmaceuticonline.com/es/cuales-son-los-riesgos-de-la-automedicacion/
Morley, J. E. (2019). Trastornos
endocrinos. Obtenido de MANUAL MSD Versión para público general:
https://www.msdmanuals.com/es-co/hogar/trastornos-hormonales-y-metab%C3%B3licos/biolog%C3%ADa-del-sistema-endocrino/trastornos-endocrinos
TopDoctors. (2021). Hipertiroidismo.
Obtenido de https://www.topdoctors.es/diccionario-medico/hipertiroidismo#:~:text=Por%20tanto%2C%20no%20hay%20forma,unos%20niveles%20m%C3%ADnimos%20de%20estr%C3%A9s.

Comentarios
Publicar un comentario